- При кольпоскопии зона трансформации 3 типа что это значит
- Дисплазия шейки матки — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы дисплазии шейки матки
- Патогенез дисплазии шейки матки
- Классификация и стадии развития дисплазии шейки матки
- Осложнения дисплазии шейки матки
- Диагностика дисплазии шейки матки
- Лечение дисплазии шейки матки
- Прогноз. Профилактика
При кольпоскопии зона трансформации 3 типа что это значит
Кольпоскопия не показана всем женщинам, наблюдающимся у гинеколога!
Показания к кольпоскопии:
— при выявлении очагов поражения эндо- и экзоцервикса, слизистой оболочки влагалища и вульвы;
— диспансерное наблюдение пациенток с патологией шейки матки, особенно в сочетании с
носительством ВПЧ и аномальных мазков;
— изменения по результатам цитологического исследования: койлоциты, дискератоциты, дискариоз
(дисплазия) и другие;
— перед оперативным лечением на половых органах;
— наблюдение после лечения по поводу дисплазии шейки матки
Диспансерное наблюдение проводится через 6-12 месяцев, в зависимости от клинической ситуации.
При кольпоскопии необходимо оценить:
— состояние сосудистого рисунка
— локализацию и характер стыка эпителиев
— наличие и размер желез
— реакцию на обработку растворами уксусной кислоты и Люголя.
При кольпоскопии необходимо определить, является зона трансформации нормальной или же ненормальной (аномальной или атипической).
Компоненты нормальной зоны трансформации:
— тонкий метапластический эпителий;
— островки цилиндрического эпителия;
— открытые протоки желез — ОЖ;
— закрытые протоки желез (Ovoli Nabothi) — ЗЖ.
В идеале стык между многослойным плоским и цилиндрическим эпителиями находится в области наружного зева, но зависит от многих факторов и прежде всего от возраста. У молодых женщин он может смещаться на экзоцервикс (эктопия) и внутрь цервикального канала у пожилых. Расположение цилиндрического эпителия на экзоцервиксе называется эктопией и относится к физиологическому состоянию и не является патологией. У 3-5% женщин в менпаузе ЦЭ может также оставаться на экзоцервиксе и являться нормой.
Между многослойным плоским (МПЭ) и цилиндрическим эпителием (ЦЭ) находится зона трансформации (рис.1).

Рис.1 Зона трансформации, стрелками показана наружная и внутренняя граница ЗТ.
Зона трансформации (ЗТ) — это участок на эпителии ШМ, где происходит процесс метаплазии из стволовых клеток, дифференцировка которых происходит, как в сторону плоского, так и цилиндрического эпителия. Эта зона характеризуется наличием разных клеток, в том числе клеток метапластического эпителия в цитологических мазках. В норме дифференцировка клеток в ЗТ происходит в сторону МПЭ.
Метаплазия – физиологический и доброкачественный процесс, при котором ЦЭ замещается МПЭ. Метапластический эпителий постепенно созревает и становится похожим на естественный МПЭ. Проба Шиллера в этой зоне может быть сомнительной или отрицательной, это зависит от степени зрелости клеток. Процесс трансформации нормальных клеток в атипические происходит под влиянием предрасполагающих факторов. При атипической метаплазии развивается ненормальная зона трансформации (рис.2).

Рис.2 Простая кольпоскопия, широкая зона метапластического эпителия в области 12 часов на верхней губе и с 15 до 18 часов на нижней губе.
Как известно, кольпоскопическая картина зоны трансформации зависит от степени замещения цилиндрического эпителия многослойным плоским эпителием и от характера метаплазии. Плоский метапластический эпителий в области ЗТ долгое время остается тонким, и поэтому участок на месте бывшей эктопии, уже покрытый МПЭ, долго выглядит красным, а после обработки уксусной кислотой слегка белеет. Чем ниже степень зрелости эпителия, тем белее он выглядит после обработки 3-5% раствором уксусной кислоты при кольпоскопии (рис.3)

Рис.3 Расширенная кольпоскопия, после обработки 3% раствором уксусной кислоты.
Метапластический эпителий в ЗТ прибрел белесоватую окраску, которую надо отдифферинцировать от атипического АБЭ.
Так называемые открытые железы определяются в виде темных точечных отверстий различной величины. Из-за давления секрета при внимательном кольпоскопическом осмотре можно наблюдать выделение слизи через отверстия. Вокруг протоков часто наблюдается нежный светлый ободок МПЭ. Это признак нормы. Плотный валикообразный светлый ободок вокруг ОЖ расценивается как неблагоприятный признак атипии. Под действием уксусной кислоты видимые сосуды в нормальной ЗТ сужаются и сокращаются и вся ЗТ становится равномерно бледной.
Кистозно расширенные закрытые железы (ЗЖ) белесовато-желтоватого цвета полусферически выступают над окружающей тканью, на их поверхности выявляется полиморфный сосудистый рисунок. Кроме того, могут наблюдаться варикозно расширенные разветвленные «древовидные» сосуды (рис.4).

Рис.4 Простая кольпоскопия, кистозно-расширенные железы (ЗЖ) на шейке матки с
древовидными варикозно расширенными сосудами над ними.
Открытые протоки желез (ОЖ) определяются в виде точечных отверстий различной величины. При надавливании на шейку матки при кольпоскопическом исследовании можно наблюдать выделение слизи через отверстия. Вокруг протоков можно наблюдать нежный светлый или гиперемированный ободок МПЭ и это расценивается как признак нормы (рис.5).

Рис.5 Простая кольпоскопия, открытые протоки желез (ОЖ) на шейке матки в ЗТ.
При нормальной кольпоскопической картине, сосуды под действием уксусной кислоты сужаются и сокращаются, за счет чего МПЭ шейки матки становится равномерно бледной (рис.6,7). Сосуды, которые преобразовались вследствие воздействия неблагоприятных факторов в атипические — не меняются и не исчезают и становятся более рельефными.

Рис.6 Простая кольпоскопия, древовидные варикозно расширенные сосуды в ЗТ.
Рис.7 Расширенная кольпоскопия, после обработки 3% раствором уксусной кислоты. Сосуды
сократились и не визуализируются.
Одним из важнейших критериев оценки кольпоскопической картины является наличие или отсутствие визуализации зоны стыка эпителиев (удовлетворительная\неудовлетворительная или адекватная/неадекватная кольпоскопическая картина). В новой номенклатуре предпочтение отдается разделению ЗТ на 3типа.
Источник
Дисплазия шейки матки — симптомы и лечение
Что такое дисплазия шейки матки? Причины возникновения, диагностику и методы лечения разберем в статье доктора Игнатенко Т. А., гинеколога со стажем в 13 лет.
Определение болезни. Причины заболевания
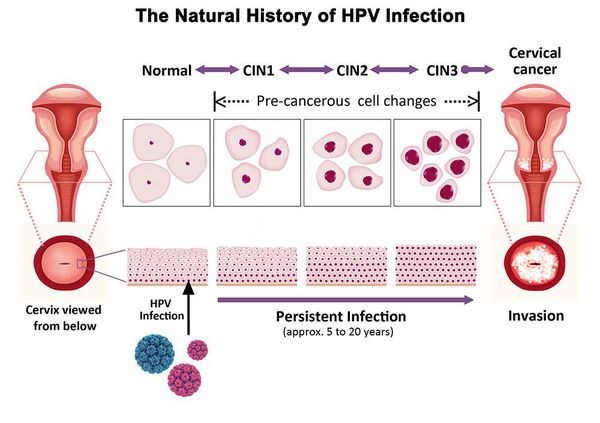
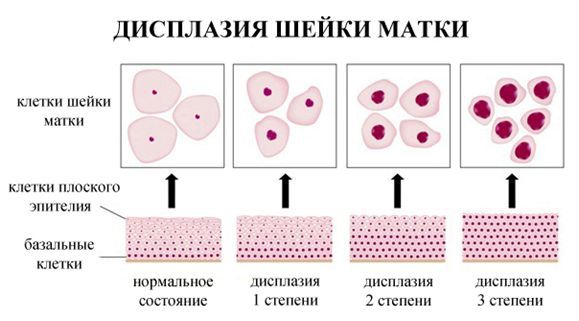
Дисплазия шейки матки, или цервикальная интраэпителиальная неоплазия (ЦИН), или Cervical Intraepithelial neoplasia (CIN) — это патологический процесс, при котором в толще клеток, покрывающих шейку матки, появляются клетки с различной степенью атипии (неправильного строения, размера, формы).
Основной фактор развития дисплазии и рака шейки матки — папилломавирусная инфекция (ПВИ), причем длительное персистирование именно ВПЧ высокого канцерогенного риска. У женщин с риском развития цервикальной неоплазии распространенность онкогенных типов ВПЧ чрезвычайно велика. ВПЧ становится причиной CIN 2-3 и рака шейки матки в 91,8% и 94,5% случаев соответственно. [1]
Риск цервикальной CIN 2 особенно высок у женщин, которые до этого имели опыт пересадки органов, у них выявлена ВИЧ-инфекция или они принимают иммунодепрессанты. [2]
Кроме того, была выявлена связь между пассивным курением среди некурящих и повышенным риском возникновения CIN 1. [3]
Симптомы дисплазии шейки матки
Дисплазия шейки матки, как правило, имеет бессимптомное течение, поэтому пациентки не предъявляют никаких специфических жалоб.
Патогенез дисплазии шейки матки
Критический фактор развития цервикальной интраэпителиальной неоплазии — инфицирование вирусом папилломы человека. Во многих случаях цервикальная интраэпителиальная неоплазия легкой степени отражает временную реакцию организма на папиломавирусную инфекцию и без лечения исчезает в течение полугода-года наблюдения. При цервикальной интраэпителиальной неоплазии умеренной и тяжелой степени высока вероятность встраивания вируса папилломы человека в клеточный геном. Инфицированные клетки начинают продуцировать вирусные белки E6 и Е7, которые продлевают жизнь клетки, сохраняя ее способность к неограниченному делению. Неизбежно формирующиеся на этом фоне мутации клеток ведут к формированию предрака (дисплазии) и рака шейки матки, влагалища и вульвы.
Онкогенные белки ВПЧ (Е6, Е7) взаимодействуют с регуляторными белками клеток шейки матки, приводя к повышению активности онкомаркера p16INK4A, что свидетельствует о неконтролируемом размножении клеток шейки матки. Таким образом, сверхэкспрессия p16INK4A, определяемая в материале шейки матки, который получают при биопсии, является биомаркером интеграции вируса папилломы человека высокого риска в геном и трансформации эпителиальных клеток под действием вируса, что делает эту информацию полезной при оценке прогноза развития предраковых и злокачественных поражений, связанных с инфицированием генитального тракта вирусом папилломы человека. [5]
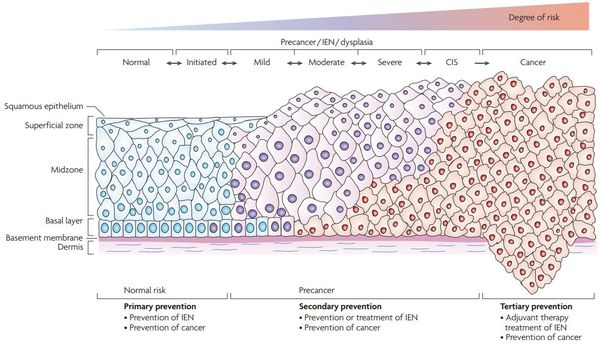
Классификация и стадии развития дисплазии шейки матки
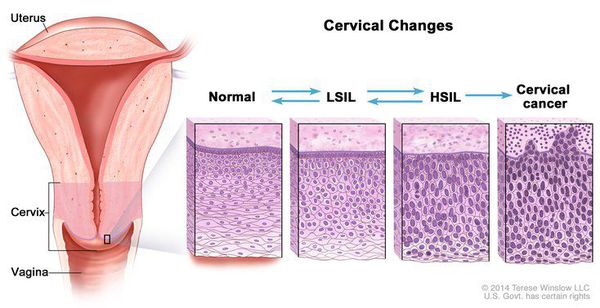
Для постановки цитологического диагноза (по результатам цитологического исследования соскобов шейки матки и цервикального канала с окрашиванием по Папаниколау (Рар-тест) или жидкостной цитологии) используется классификация Бетесда (The Bethesda System, 2014), основанная на термине SIL (Squamous Intraepithelial Lesion) – плоскоклеточное интраэпителиальное поражение. [10]
Выделяют три вида результатов соскобов с поверхности шейки матки (экзоцервикса):
- нормальные мазки, без изменений клеток шейки матки (NILM, Negative for intraepithelial lesion or malignancy);
- «непонятные» мазки без определенного значения, по которым нельзя определить характер поражения, однако они при этом не являются нормой (ASC-US, Atypical Squamous Cells of Undetermined Significance) или, что хуже, ASC-H, Atypical squamous cells cannot exclude HSIL, обнаружение атипичных клеток плоского эпителия, не исключающее SIL высокой степени);
- предраки низкой (LSIL, Low Grade Squamous Intraepithelial Lesion) и высокой (HSIL, High Grade Squamous Intraepithelial Lesion) степени.
Классификация Папаниколау
- 1-й класс — нормальная цитологическая картина (отрицательный результат);
- 2-й класс — изменение морфологии клеток, которое обусловлено воспалением во влагалище и (или) шейке матки;
- 3-й класс — единичные клетки с аномалией ядер и цитоплазмы (подозрение на злокачественное новообразование);
- 4-й класс — отдельные клетки с явными признаками озлокачествления;
- 5-й класс — много типично раковых клеток (злокачественное новообразование).
Существуют также гистологические классификации для оценки материала, полученного при биопсии.
По классификации R. M. Richart (1968) в зависимости от глубины поражения поверхностного клеточного слоя шейки матки выделяют:
- ЦИН 1 (дисплазия слабой степени) — признаки папилломавирусной инфекции (койлоцитоз и дискератоз). Поражение до 1/3 толщины клеточного пласта;
- ЦИН 2 (дисплазия средней степени) — поражена 1/2 толщины клеточного слоя;
- ЦИН 3 (дисплазия тяжелой степени) — поражение более 2/3 клеточного слоя. [8]
В приведенной ниже таблице даны соотношения классификаций предраковых поражений шейки матки. [9]
| Система Папаниколау | Описательная система ВОЗ | CIN | Терминологи- ческая система Бетесда (ТСБ) |
|---|---|---|---|
| Класс 1 (норма) | Отсутствие злокачественных клеток | Отсутствие неопластических изменений | Норма |
| Класс 2 (метаплазия эпителия, воспалительный тип) | Атипия, связанная с воспалением | Реактивные изменения клеток ASC: ASC — US, ASC — H | |
| Класс 3 («дискариоз») | Слабая дисплазия | CIN 1 койлоцитоз | LSIL |
| Умеренная дисплазия | CIN 2 | HSIL | |
| Тяжелая дисплазия | CIN 3 | ||
| Класс 4 (клетки, подозрительные на рак или карцинома in situ | Карцинома in situ | ||
| Класс 5 (рак) | Инвазивная карцинома | Карцинома | Карцинома |
Осложнения дисплазии шейки матки
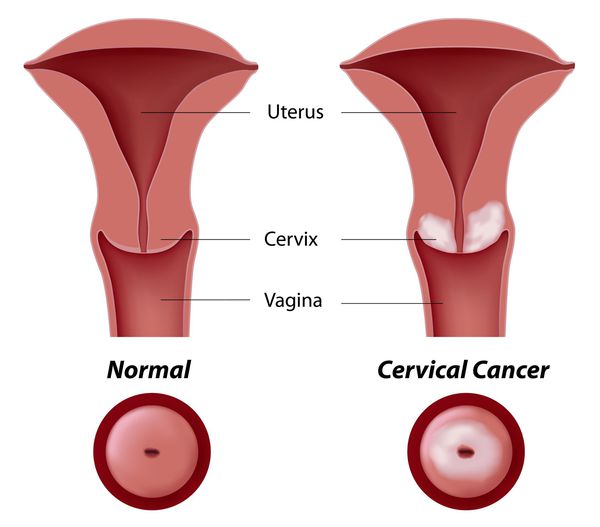
Основное и самое опасное осложнение цервикальной интраэпителиальной неоплазии заключается в развитии рака шейки матки, любой случай развития которого — результат упущенных возможностей диагностики и лечения дисплазии шейки матки. [7]
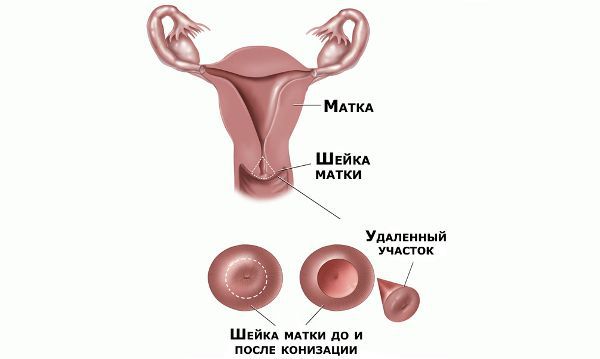
Проводились длительные, систематические исследования риска рака шейки матки у женщин с диагнозом цервикальной интраэпителиальной неоплазии 3 степени (CIN3) по сравнению с женщинами, у которых были нормальные цитологические результаты. Согласно полученным данным, долгосрочный относительный риск развития рака шейки матки зависит от различных гистологических типов CIN3 и выше всего он для аденокарциномы in situ. Даже через 25 и более лет после конизации (хирургического иссечения патологических тканей шейки матки) риск злокачественного перерождения клеток был значительным. [4]
Диагностика дисплазии шейки матки
Для ранней диагностики предраковых поражений шейки матки во многих странах мира существует система цервикального скрининга.
В России данная система включает последовательность действий:
- Цитологическое исследование: РАР-тест;
- ВПЧ-тестирование: в США и странах Евросоюза ВПЧ-тест применяется для первичного скрининга рака шейки матки (РШМ). В России его использование вариативно: при первичном скрининге в сочетании с РАР-тестом, в качестве самостоятельного теста, при ведении пациенток с неясными результатами РАР-теста (ASCUS) и для наблюдения паценток после лечения HSIL;
- Кольпоскопия: показаниями к исследованию являются положительные результаты РАР-теста (класс 2-5). Метод основан на осмотре шейки матки при помощи увеличивающих оптических систем и проведения диагностических проб с растворами уксусной кислоты и йода (Люголя). С помощью кольпоскопии определяют локализацию поражения, его размер, выбирают участок для проведения биопсии, определяют тактику лечения.
При кольпоскопии должна быть тщательно оценена зона трансформации (переходная зона стыка двух видов покровного эпителия шейки матки).
Влагалищная часть шейки матки (экзоцервикс) покрыта многослойным плоским эпителием. В канале шейки матки (цервикальном канале, эндоцервиксе) — цилиндрический эпителий. Место перехода цилиндрического эпителия цервикального канала в многослойный плоский эпителий поверхности шейки матки носит название зоны трансформации. Эта область имеет большое клиническое значение, поскольку именно в ней возникает более 80% случаев дисплазии и рака шейки матки.
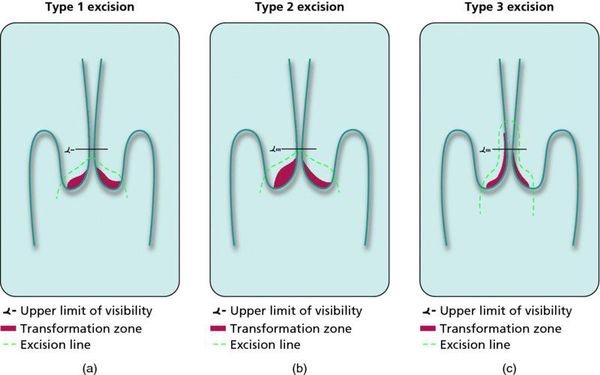
- Зона трансформации 1 типа — переходная зона видна полностью. Это самый оптимальный и прогностически «благоприятный» вариант кольпоскопического заключения.
- Зона трансформации 2 типа — переходная зона частично скрыта в канале шейки матки. Адекватно оценить такую картину сложно, так как наиболее измененные участки могут быть не видны и пропущены.
- Зона трансформации 3 типа — переходная зона находится глубоко в канале шейки матки и оценить её кольпоскопически невозможно. Кольпоскопия в этом случае считается неинформативной, поскольку глубина залегания патологического очага остается неизвестной.
- Биопсия: прицельная или расширенная биопсия (конизация) всегда должна выполняться под контролем кольпоскопии. Выбор метода биопсии зависит от типа поражения, возраста пациентки и зоны трансформации. Важной информацией, которую дает биопсия, является возможность иммуногистохимического определения маркера ранней диагностики дисплазии с высокой степенью риска озлокачествления: p16INK4a.
Лечение дисплазии шейки матки
Динамическому наблюдению подлежат молодые пациентки (до 35 лет) с LSIL (ВПЧ, ЦИН 1, ЦИН 2, если при биопсии не обнаружен белок р16, являющийся признаком проникновения ВПЧ высокого риска в геном и трансформации опухолевых клеток под действием вируса). Наблюдать возможно пациенток только с 1 и 2 кольпоскопическим типом зоны трансформации.
Контрольные осмотры, цитологическое и ВПЧ-тестирование показаны через 6 и 12 месяцев после первичного обнаружения патологии. При выявлении HSIL (ЦИН 2 c обнаружением белка р16 при биопсии, ЦИН 3) неизбежно хирургическое лечение в виде абляции («прижигания») или эксцизии (удаления) поврежденной ткани. Для абляции используют электро-/радио-, крио- и лазерные воздействия. Эксцизия возможна электро-/радиоволновая или ножевая.
Немаловажно, что при выявлении по кольпоскопии 3 типа зоны трансформации на фоне положительного РАР-теста гинеколог обязан провести выскабливание слизистой канала шейки матки и/или широкую эксцизионную биопсию (конизацию шейки матки) для исключения опухолевого процесса, потенциально располагающегося вне зоны кольпоскопического обзора. Немаловажно наблюдение после операции через 6 и 12 месяцев с выполнением цитологического соскоба и ВПЧ-теста.
Следует отметить, что процедура хирургического иссечения патологических тканей на шейке матки увеличивает риск преждевременных родов. А сама по себе цервикальная интраэпителиальная неоплазия первой степени на течении беременности и родов никак не отражается и зачастую опасности не представляет. [12]
Средний возраст женщин, когда может потребоваться хирургическая коррекция цервикальной внутриэпителиальной неоплазии — около 30 лет. Хирургическое лечение нередко ассоциировано с неблагоприятным течением последующей беременности. Частота и тяжесть неблагоприятных осложнений возрастают с увеличением глубины иссекаемых тканей. [13]
Прогноз. Профилактика
При своевременном выявлении и лечении дисплазии шейки матки прогноз благоприятный. Основным фактором развития и прогрессирования дисплазии шейки матки является длительное инфицирование канцерогенными типами ВПЧ. Для предупреждения заражения ВПЧ существуют профилактические вакцины «Церварикс» (защита от 16, 18 типов ВПЧ), «Гардасил» (профилактика инфицирования 6, 11, 16, 18 типами вируса), в декабре 2014 года Управление по санитарному надзору за качеством пищевых продуктов и медикаментов одобрило использование вакцины «Гардасил9», защищающей от инфицирования 9 типами ВПЧ (6, 11, 16, 18, 31, 33, 45, 52, 58). Однако на российском рынке данный продукт ещё не доступен. «Церварикс» зарегистрирована для вакцинации женщин от 10 до 25 лет; «Гардасил» показана к применению детям и подросткам в возрасте от 9 до 15 лет и женщинам от 16 до 45 лет.
Дополнительными факторами риска прогрессирования ПВИ с формированием предраковой патологии являются:
- курение;
- длительное использование гормональных контрацептивов;
- многократные травматичные роды;
- ВИЧ-инфекция.
- У пациенток с ЦИН часто обнаруживают вирус простого герпеса 2 типа, цитомегаловирусную инфекцию, хламидийную урогенитальную инфекцию, бактериальный вагиноз, ассоциированный с резким снижением или отсутствием вагинальной лактофлоры, повышенным ростом во влагалище Gardnerella vaginalis и Atopobium vaginae, повышение концентрации в бакпосеве грибов рода Candida, Mycoplasma hominis.
Устранение и профилактика данных факторов способны снизить вероятность развития предраковой патологии шейки матки.
Рак шейки матки поражает преимущественно женщин репродуктивного возраста. Скрининг является важной стратегией вторичной профилактики. Длительный процесс канцерогенной трансформации от появления в организме вируса папилломы человека (ВПЧ) до инвазивного рака дает широкие возможности для выявления заболевания на стадии, когда лечение высокоэффективно. Подходящими скрининговыми тестами в мире признаны цитологическое исследование, визуальный осмотр после применения уксусной кислоты и тесты на выявление ВПЧ. Всемирная организация здравоохранения рекомендует проводить скрининг женщин по крайней мере один раз в жизни в возрасте от 30 до 49 лет. [14]
Согласно приказу Министерства здравоохранения РФ от 03.02.2015. N36ан «Об утверждении порядка проведения диспансеризации определенных групп взрослого населения», осмотр со взятием мазка (соскоба) с поверхности шейки матки и цервикального канала на цитологическое исследование производится 1 раза в 3 года для женщин в возрасте от 21 года до 69 лет включительно.
Источник