Тромбоциты повышены при коронавирусе что это значит
COVID-19 ассоциируется с усилением свертываемости крови. У пациентов с COVID-19 часто повышен уровень Д-димера, высокая концентрация которого является предиктором смерти. Эксперты Международного общества специалистов по тромбозу и гемостазу (ISTH) полагают, что повышение уровня Д-димера в 3-4 раза у пациента с COVID-19 является самостоятельным показанием для госпитализации.
У пациентов с COVID-19 часто диагностируются как очевидные тромботические осложнения с выявлением крупных тромбов (причем не только в венах и легочных артериях, но и в сердце, сосудах головного мозга, почек, печени), так и признаки тромбоза на микроциркуляторном уровне, который прижизненно доказать довольно сложно. Часть исследователей предполагает, что при COVID-19 тромбоз микроциркуляторного русла может лежать в основе поражения многих органов вплоть до полиорганной недостаточности. Так, например, тромбоз сосудов почек может приводить к нарастающей почечной недостаточности, микроциркуляторного русла легких — к уугублению дыхательной недостаточности. Интересно, что при поражении миокарда признаками воспаления и интерстициальным фиброзом вирусных частиц непосредственно в миокарде не обнаруживается. Исследователи предполагают, что повреждение миокарда может развиваться на фоне гипоксии, тромбоза микроциркуляторного русла и системной воспалительной реакции.
Механизм гиперкоагуляции у пациентов с COVID-19, предположительно, связан с выраженной эндотелиальной дисфункцией и индукцией агрегации тромбоцитов (эндотелий несет на себе рецепторы АПФ2 и является мишенью для вируса SARS-COV-2). Также опубликованы отдельные серии работ, в которых у пациентов с COVID-19 и массивным тромбозом выявлено повышение титров антител к фосфолипидам (https://www.nejm.org/doi/full/10.1056/NEJMc2007575), однако подобные транзиторные изменения могут носить неспецифический характер, поскольку часто выявляются при выраженной воспалительной реакции.
Сейчас назначение антикоагулянтов в профилактической дозе у госпитализированных пациентов с тяжелым течением COVID-19 с целью профилактики венозной тромбоэмболии стало практически повсеместной практикой; показано, что такая терапия снижает смертность у пациентов с COVID-19. Не определены четкие показания к назначению антикоагулянтов, до конца не решен вопрос, какие препараты при этом лучше использовать. Теоретически представляется, что нефракционированный гепарин, обладающий собственным противовоспалительным действием, может иметь определенные преимущества. Более того, есть мнение, что он может снижать связывание вирусных частиц с клетками-мишенями. С другой стороны, использование НФГ требует более частого визита медсестры к пациенту (несколько раз в сутки), что подвергает персонал большему риску. Поэтому во многих клиниках в США для профилактики ВТЭО применяют прямые пероральные антикоагулянты.
Тем не менее, на сегодняшний момент экспертные сообщества рекомендуют использовать у тяжелых пациентов с COVID-19 низкомолекулярные гепарины. Так, ISTH рекомендует назначать НМГ в профилактической дозе всем пациентам, госпитализированным в связи с COVID-19, даже если они не находятся в реанимации (противопоказания — активное кровотечение, тромбоцитопения В последней версии временных рекомендаций Минздрава РФ по лечению пациентов с COVID-19 на этот счет сказано следующее: «Рекомендовано включать в схемы терапии таких пациентов препараты низкомолекулярного гепарина. Критерием назначения препаратов могут быть совокупные изменения в общем анализе крови (тромбоцитопения) и коагулограмме (повышение уровня Д-димера, протромбинового времени) или риск развития коагулопатии, который был стратифицирован по шкале сепсис-индуцированной коагулопатии (СИК)» (https://static-1.rosminzdrav.ru/system/attachments/attaches/000/049/951/original/09042020_%D0%9C%D0%A0_COVID-19_v5.pdf).
У тяжелых пациентов с COVID-19 частота тромботических осложнений остается высокой даже на фоне применения антикоагулянтов в профилактической дозе, поэтому некоторыми экспертами обсуждается возможность назначения антикоагулянтов в полной, лечебной дозе.
Учитывая отсутствие адекватной доказательной базы, тактика в отношении антикоагулянтной терапии у каждого тяжелого пациента с COVID-19 должна быть обсуждена индивидуально с учетом риска тромбозов и кровотечений.
Эксперты рекомендуют контролировать такие показатели, характеризующие свертывание крови, как протромбиновое время, уровень Д-димера, фибриногена, число тромбоцитов.
У пациентов с COVID-19 тяжелого течения достаточно часто развивается тромбоцитопения, однако геморрагические осложнения редки. Лабораторные признаки гипокоагуляции без кровотечения не требуют какой-либо коррекции.
Если у пациентов развивается большое кровотечение, эмпирически следует использовать свежезамороженную плазму (СЗП), по показаниям — эрмассу, далее тактика зависит от лабораторных показателей:
— при МНО>1,5 или увеличении АЧТВ более, чем в 1,5 раза — использовать СЗП
— если фибриноген менее 1,5 г/л — криопреципитат или концентрат фибриногена
— если тромбоциты менее 50 тыс/мкл — трансфузия тромбомассы
— при отсутствии признаков ДВС может быть использована также транексамовая кислота, — не следует использовать препараты рекомбинантного фактора VIIa.
Источник
phlebolog.pro
флеболог Дробязго С.В.
г. Москва, Большой Головин переулок, 4. Клиника КСТ
запись на прием: +7 (495) 114-51-51
Тромбозы и коронавирус. Тревожные симптомы, лечение и профилактика.
запись на прием: +7 495 607 0557
г. Москва, клиника КСТ
Коронавирусная инфекция или Ковид-19 является мощным фактором провоцирующим тромбозы, причем как венозные так и артериальные. Последние проявляются такими острыми заболеваниям как инфаркт, инсульт, острая ишемия верхних или нижних конечностей. Механизмы нарушения свертываемости при коронавирусе хорошо известны и не являются чем-то новым для медиков:
- системное воспалительный ответ организма
- дисфункция клеток внутренней выстилки сосудов — эндотелия
- активация тромбоцитов крови замедление кровотока — стаз
Есть и особенности тромбозов при КОВИД-19. Вирусная коагулопатия возникает несмотря на профилактические меры, повышает смертность, более вероятна у пациентов в тяжелом состоянии, находящихся в интенсивной терапии, но встречается и при легких формах, а также у выздоравливающих и уже выздоровевших лиц.
Частота венозных тромбозов составляет
10-35%, а по данным аутопсий 60%. Чаще всего — это тромбоэмболия легочной артерии (ТЭЛА).
ТЭЛА при коронавирусе имеет свои особенности. При обычной ТЭЛА тромбы образуются сначала в глубоких венах нижних конечностей, а затем нарастают или отрываются, попадая уже в легкие. При коронавирусе тромбы могут сразу образовываться в легких ( тромбоз легочных вен ), закупоривая мелкие и средние сосуды, что приводит к отмиранию ( некрозу ) тканей легких. Такой тип поражения микрососудов очень характерен для коронавирусной инфекции, что влечет за собой массивное поражение альвеол легких.
Помимо венозных тромбозов, COVID-19 вызывает также тромбозы артерий сердца (коронарные артерии) и головного мозга что приводит к инфаркту и инсульту.
Надо, если у вас:
— 4 или больше баллов по шкале IMPROVE
— 2 или 3 балла по шкале IMPROVE плюс повышение D-димера >500 ng/ml
В этом случае прием 10 мг Ксарелто в течение 35 дней уменьшает риск тромбозов в том числе и внезапной кардиальной смерти на 50%.
Онлайн калькулятор IMPROVE, подсчитать ваши баллы по шкале оценки риска тромбозов можно >>здесь
В плане диагностики и прогноза очень важно определение биомаркеров воспаления, нарушения свертываемости, активации тромбоцитов. Среди них ключевым биомаркером является D-димер.
В настоящее время появились обновленные рекомендации по профилактике и лечению тромбозов, адаптированные под пациентов с КОВИД-19. В этой статье речь пойдет именно об этих нововведениях.
Венозный тромбоз, тромбоэмболия легочной артерии
Тромбоэмболические осложнения при COVID-19 имеют свою специфику. Для обычной тромбоэмболии характерно первичное образование тромбов в глубоких венах нижних конечностей, которые затем могут отрываться и с током крови попадать легочную артерию.
При коронавирусной инфекции, правильнее говорить о тромбозе легочной артерии. То есть тромбы образуются сразу в мелких сосудах легких, то есть in-situ, с последующим перекрытием более крупных артерий, инфарктом (отмиранием) ткани легких.
Данные вскрытий подтверждают гораздо большее повреждение микрокапилляров альвеол (по крайней мере в 9 раз) чем при вирусе гриппа.
При таком поражении в организме гораздо быстрее развивается кислородное голодание (гипоксия), в условиях которого стандартные профилактические дозировки антикоагулянтов оказываются малоэффективны.
Другие системные тромбозы.
Это еще одна особенность коронавирусной инфекции. Несмотря на лечебные дозировки антикоагулянтов,
Патологоанатомические данные демонстрируют, что тромбозы возникают и во многих других органах, порой, несмотря на полную антикоагулянтную терапию и независимо от времени сколько времени прошло от начала заболевания. В легких, сердце и почки
находят тромбы, богатые мегакариоцитами и тромбоцитами.
В недавнем обзоре 16 исследований (43) было в очередной раз показано что D-димер является важнейшим диагностическим и прогностическим критерием. Его значительное повышение говорит о повышенном риске осложнений. Поэтому рекомендуется определение D-димера и его последующий мониторинг. Лечение антикоагулянтами позволяет снизить смертность от коронавируса.
Тромбоэмболия или микротромбозы?
Как было сказано ранее, известны 2 фенотипических паттерна манифестации тромботических осложнений у пациентов с КОВИД-19. Первый паттерн — это классическая тромбоэмболия , встречающаяся и при других видах сепсиса. Второй — диффузные микротромбозы , появляющиеся в основном в легких, но встречающиеся и в других органах. Оба типа сопровождаются тяжелым течением заболевания и высокой смертностью. Микротромботический паттерн более характерен для COVID-19 и сопровождается интенсивной воспалительной реакцие, повреждением альвеол ангиогенезом. Сопутствующее нарушение фибринолиза усугубляет тромботический процесс и приводит к персистированию микротромбов.
Клинические критерии играют первостепенную роль при постановке диагноза венозного тромбоза, уровень D-димера также является важным диагностическим маркером. Предпочтительными визуализационными методами обследования является мультиспиральная компьютерная томография с контрастированием (МСКТ) и дуплексное сканирование (ДС) вен нижних конечностей с компрессионными пробами. Важно использовать алгоритм YEARS, который позволяет исключить ТЭЛА или подтвердить этот диагноз данными МСКТ.
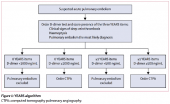
Другие маркеры также позволяют судить о степени активации тромбоцитов и системном воспалении в организме, что позволяет составить более верный прогноз, D-димер, однако, остается наиболее значимым критерием.
Маркеры тромбоза при COVID-19
D-димер (наиболее значимый маркер)
Средний объем тромбоцитов
По данным одного исследования уровень D-димера меньше 6494 ng/mL позволяет исключить венозный тромбоз, делая ненужным проведение дуплексного сканирования вен [43].
Однако в другом исследовании D-димер более 2500 нг/мл в начале заболевания ассоциировался с повышенным риском коагулопатий (OR для тромбозов 6.79, для кровотечений 3.56), критического состояния и смерти.
Дополнительными маркерами служат показатель тромбоцитов >450 ? 109/L, C-реактивного белка (CRP) >100 mg/L, and СОЭ >40 mm/h. Также ферритин, прокальцитонин и фибриноген при тромбозах будут повышены.
Спонтанное повышение Протромбинового времени > 3 с или АЧТВ > 5 с является независимым предиктором тромбоза.
Международные рекомендации по профилактике и лечению тромбозов у пациентов с КОВИД-19 (Global COVID-19 Thrombosis Collaborative Group) .
- профилактика после оценки риска, ? ВТО, отсутствует риск кровотечения
- средне/тяжелое течение без ДВС синдрома
- тромбопрофилактика: Эноксапарин 40 мг/день или НМГ (Дальтепарин 5000 Ед/день) или Гепарин (5000 Ед 2-3 раза в день) при нормальной скорости клубочковой фильтрации
- если профилактика противопоказана — прерывистая пневмокомпрессия (ППК)
- средне/тяжелое течение с ДВС синдромом
- нет явного кровотечения — профилактика проводится
- для пациентов получающих ОАК при развитии ДВС скорректировать дозировку или решение ? об отмене
- для пациентов с ДАТТ (3 месяца или менее от ИМ) и ДВС без явного кровотечения: при тромбоцитах >50,000 — продолжить ДАТТ; >25,000 and
- после выписки — оценка риска ВТО, решение вопроса о продлении профилактики на 45 дней
- парентеральные антикоагулянты в лечебных дозировках (например, НФГ)
- При выборе препарата учитывайте сопутствующие заболевания (почечная или печеночная дисфункция, тромбоцитопения и функция желудочно-кишечного тракта)
- недостатки НФГ: время для достижения терапевтического повышения АЧТВ, нагрузка на персонал из-за частых заборов крови
- Таким образом, НМГ могут быть предпочтительны у пациентов, которым не потребуются инвазивные процедуры
- Преимущества ПОАК — отсутствие мониторинга, возможность амбулаторного приема
- Недостаток ПОАК — отсутствует антидот
- Для пациентов, которые готовы к выписке, предпочтительны ПОАК или НФГ
- Ограниченное использование использование кава-фильтров
- В случае дальнейшего ухудшения следует рассмотреть возможность экстренного системного фибринолиза, в качестве альтернативы — катетерный вариант
- Пациентам с явной гемодинамической нестабильностью показан системный фибринолиз, а катетерная терапия предназначена для сценариев, которые не подходят для системного фибринолиза.
- ЭКМО в критических случаях
ВТО — венозные тромботические осложнения
ДАТТ — двойная антитромбоцитарная терапия
ДВС — диссеминированное внутрисосудистое свертывание
НФГ — нефракционированный гепарин
ОАК — оральные антикоагулянты
ИМ — инфаркт миокарда
ПОАК — прямые пероральные антикоагулянты
ППК — прерывистая пневмокомпрессия
Схожие рекомендации приняты в США, лечение рекомендуется начинать в парентеральных антикоагулянтов с последующим переходом на ПОАК, в частности, апиксабан или ривароксабан/дабигатран. При подтвержденном проксимальной венозном тромбозе или ТЭЛА антикоагулянты назначают минимум на 3 месяца.
Согласно немецким рекомендациям, всем госпитализированным пациентам проводится тромбопрофилактика и выполняется МСКТ легких. Основываясь на уровне D-димера применяют алгоритм YEARS и проводят МСКТ с контрастированием по показаниям. При уровне D-димера 1000-2000 нг/мл проводят тромбопрофилактику, если D-димер возрастает до 2000-4000 нг/мл выполняют УЗДС вен и МСКТ с контрастированием.
При лечении тромбоза регулярно контролируется D-димер, фибриноген, количество тромбоцитов, ЛДГ, креатинин и АЛТ (ежедневно или как минимум 2-3 раза в неделю).
Источник


